大腸癌7 手術のTopics
大腸癌の手術として、最近の新しい動きを紹介します。今後、すべてがスタンダードとなるかどうか、はわかりません。
腹腔鏡補助下大腸切除術
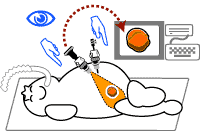
腹腔鏡は内臓の状態を診るための診断器機でしたが、これを使いながら手術をしよう、という試みが1990年頃より急速におこなわれてきました(図1![]() )。胆石で胆嚢を摘出することから始まり、今や胆石の手術ではスタンダードの治療です。
)。胆石で胆嚢を摘出することから始まり、今や胆石の手術ではスタンダードの治療です。
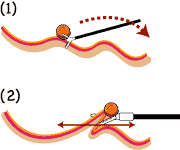
従来は大腸癌手術では、手術創の半分は腸周囲を剥離し授動するためのものでした。腸を切除して腹腔外にとりだし、腸を吻合するだけであればキズは半分の大きさですみます。そこで、腸の授動を腹腔鏡を使いながら行おう、というのがこの手術のねらいです(図2![]() 、図3
、図3![]() )。
)。
対象
従来は大腸憩室症などの良性疾患と早期結腸癌が対象でしたが、2002年ごろより適応がひろがり、施設により進行癌でも行われています。進行癌での長期予後についても ほぼ評価が定まってきており、熟練した医師が手術すれば 従来の開腹手術とほぼ遜色がありません。
長所
手術のキズを小さくすることで美容的にも優れ、術後の痛みも比較的少なくすみます。結果として入院日数を減らし医療費を抑制します。
短所
手術時間が長くなる傾向があること、思わぬ合併症がおこりうること、つまりは新しい治療法なので外科医の習熟を要すること。お腹にガスを入れてふくらませ、体位も左右側にふるので、麻酔への影響があること。
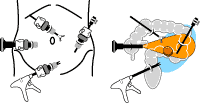
いまや標準術式となっている胆石での腹腔鏡下手術との大きな違い(図4![]() )は、(1)悪性疾患であること=再発の可能性がある(2)手術創も劇的には小さくならない(胆石なら20cmのキズが3cm、大腸癌では30cmが10cm)こと、です。痛みについても、硬膜外麻酔を併用すれば、従来の手術法でも軽度です。
)は、(1)悪性疾患であること=再発の可能性がある(2)手術創も劇的には小さくならない(胆石なら20cmのキズが3cm、大腸癌では30cmが10cm)こと、です。痛みについても、硬膜外麻酔を併用すれば、従来の手術法でも軽度です。
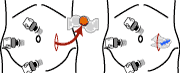
「どう手術しても治る早期癌」はともかく「再発の可能性のある進行癌」への普遍的な応用は、現状では臨床治験であり時期尚早とも思えます。「キズは小さくなりましたが、病気は再発しました」というのは外科医として言い訳できないことです(図5![]() )。適応があるかないか、慎重な判断が必要です。
)。適応があるかないか、慎重な判断が必要です。
♦腹腔鏡手術の今後
ただし、現実には腹腔鏡補助下大腸切除術を大腸癌の標準術式にしよう、という流れにあります。2012年夏の時点での、腹腔鏡下大腸手術の現況は補足のページで記しました。
新しいものを習得したい、という医療側の意欲と、昨今の医療費抑制にともなうコストベネフィット意識の向上(入院期間の短縮がベッド稼働率の改善、ひいては医療経営の安定化につながる)が一因です。
TEM(経肛門式内視鏡下マイクロサージェリー)
早期直腸癌について行われる、ドイツで開発された手術です(図6![]() )。特殊な肛門鏡システムで患部をみながら、粘膜から粘膜下組織を一括に切除し(図7
)。特殊な肛門鏡システムで患部をみながら、粘膜から粘膜下組織を一括に切除し(図7![]() )、そののち粘膜欠損部を縫合します(図8
)、そののち粘膜欠損部を縫合します(図8![]() )。
)。
本邦に紹介されてから、すでに10年になりますが、大学病院など限られた施設でのみ行われ、普及していません。
対象
経肛門切除でとれないような、肛門縁から20cmまでの高さがカバーできる、とされています。リンパ節転移のない粘膜癌(ときに浅い粘膜下癌)で、内視鏡で一括切除のできない大きさ2cm以上の病変。
長所
肛門が温存でき、腫瘍が一括として切除できるので、手術後の病理学検査が正確にできます。粘膜欠損部を縫合できるので、手術後の出血や穿孔など合併症がおきにくくなります。
短所
適応となる症例は少ないですが、すべて専用のシステムなので導入に費用がかかります。
MITAS(低侵襲経肛門手術)
肛門側から直腸を下へたぐりよせて、腫瘍を直腸内までひきさげ、腹腔鏡手術で使われる自動吻合器をもちいて腫瘍を切除します(図9![]() )。
)。
長所
TEMと同じです。
短所
TEMと比較してもさらに対象となる症例が少なく、経肛門手術では自動吻合器を保険請求できません。ために、専用器械はあまり必要ないものの、手術自体のランニングコストが高く、保険診療では大赤字になります。2008年にはほとんど施行されていません。